Tắc động mạch vành chính trái (LMCA) (ST chênh lên ở AVR): tiêu chuẩn chẩn đoán hình ảnh điện tâm đồ
Tin liên quan
- Bóc tách động mạch vành - cấp cứu tim mạch ở phụ nữ trẻ, làm sao phát hiện? (04/03/2022)
- Những điểm mới trong chẩn đoán, điều trị Covid-19 cho trẻ em (23/02/2022)
- Phát hiện loại rau giúp giảm nguy cơ đột quỵ (30/11/2021)
- Tìm ra bệnh di truyền chỉ bằng 1 tấm ảnh (16/02/2022)
- Trẻ nhiễm COVID-19 tăng, Bộ Y tế ra hướng dẫn chẩn đoán và điều trị mới (23/02/2022)
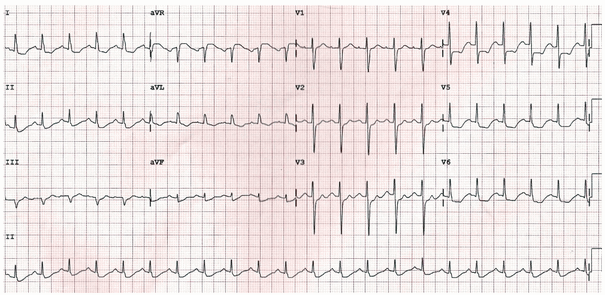
Điện tâm đồ này cho thấy hình cổ điển của tắc động mạch vành chính trái (LMCA):
Đoạn ST chênh xuống phổ biến, nổi bật nhất trong đạo trình I, II và V4 – 6.
ST chênh lên trong aVR ≥ 1mm.
ST chênh lên trong aVR ≥ V1.
Tuy nhiên, ST chênh lên trong aVR là không hoàn toàn cụ thể để chỉ ra tắc LMCA. Nó cũng có thể được nhìn thấy:
Tắc đoạn gần động mạch liên thất trước (LAD).
Bệnh ba thân động mạch vành nặng (3VD).
Cơ chế ST chênh lên (STE) trong AVR
Điện thế đạo trình aVR đối diện với chuyển đạo bên trái I, II, aVL và V4 - 6; Do đó ST chênh xuống trong những chuyển đạo này sẽ tạo ra ST chênh lên đối ứng trong aVR.
aVR còn trực tiếp ghi lại hoạt động điện từ phần trên bên phải của tim, trong đó bao gồm đường ra thất phải và phần cơ bản của vách ngăn; nhồi máu trong khu vực này về mặt lý thuyết có thể tạo ra ST chênh lên trong aVR.
ST chênh lên trong aVR được cho là kết quả của hai cơ chế có thể:
Thiếu máu cục bộ dưới nội tâm mạc (tạo ra thay đổi đối ứng trong aVR).
Thiếu máu cục bộ xuyên thành / nhồi máu của vách ngăn (ví dụ như do tắc gần trong hệ thống vành trái).
Chú ý. Vách ngăn được cung cấp máu bởi các động mạch vách ngăn đầu tiên (một nhánh rất gần của LAD), do thiếu máu cục bộ / nhồi máu của vách ngăn sẽ bao hàm sự tham gia của LAD gần hoặc LMCA.
Giá trị tiên đoán của STE trong AVR
Trong bối cảnh ST chênh xuống phổ biến triệu chứng của thiếu máu cơ tim:
STE trong aVR ≥ 1mm chỉ ra tắc gần LAD / LMCA hoặc 3VD nghiêm trọng.
STE trong aVR ≥ 1mm dự đoán cần phải phẫu thuật bắc cầu (CABG).
STE trong aVR ≥ V1 có sự khác biệt tắc LMCA với tắc LAD.
Không có ST chênh lên trong aVR gần như hoàn toàn loại trừ tổn thương đáng kể LMCA.
Trong bối cảnh STEMI thành trước:
STE trong aVR ≥ 1mm là rất cụ thể cho tắc gần LAD đến nhánh vách ngăn đầu tiên.
Ở những bệnh nhân trải qua thử nghiệm gắng sức:
STE ≥ 1mm ở aVR trong quá trình thử nghiệm gắng sức dự đoán hẹp LAD hoặc miệng của LMCA.
Tầm quan trọng của ST chênh lên trong aVR có tương quan với tỷ lệ Tu vong ở bệnh nhân có hội chứng mạch vành cấp tính:
STE trong aVR ≥ 0.5mm đã được liên kết với sự gia tăng gấp 4 lần tỷ lệ Tu vong.
STE trong aVR ≥ 1mm có liên quan với 6 - 7 lần tăng tỷ lệ Tu vong.
STE trong aVR ≥ 1,5 mm có liên quan đến tỷ lệ Tu vong trong khoảng 20 - 75%.
Ví dụ ECG
Ví dụ 2 – tắc LMCA
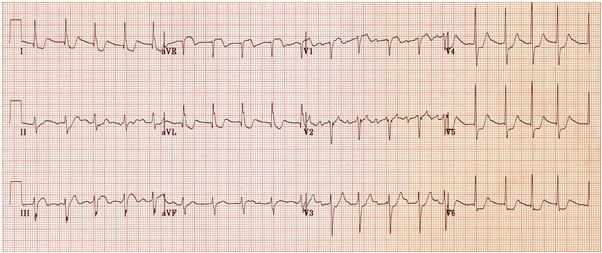
Ví dụ điển hình của tác LMCA:
ST chênh xuống phổ biến, nổi bật nhất của các đường dẫn bên (V4 - 6, I, aVL).
ST chênh lên > 1mm trong aVR.
ST chênh lên trong aVR ≥ V1.
Ví dụ 3 – tắc LMCA
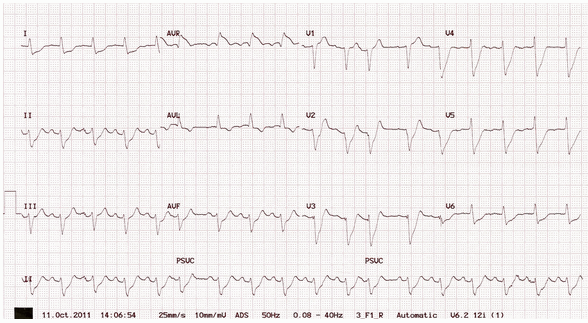
Điện tâm đồ cho thấy:
ST chênh lên trong aVR > V1.
ST chênh xuống trong nhiều chuyển đạo (V2 - 6, I, II, aVL, aVF), được che đậy bởi sự chậm trễ dẫn truyền trong thất không đặc trưng.
Ví dụ 4 - tắc LAD gần
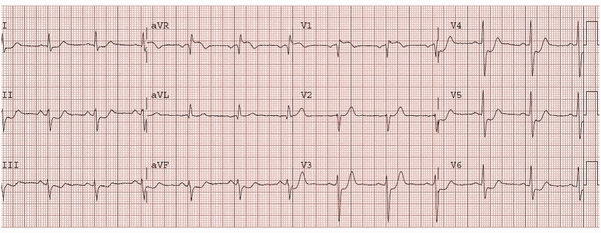
Điện tâm đồ này cho thấy:
ST chênh lên trong aVR và V1 với độ lớn tương tự.
ST chênh xuống phổ biến (V3 - 6, I, II, III, aVF).
Ví dụ 5 - Bệnh động mạch vành nhiều thân
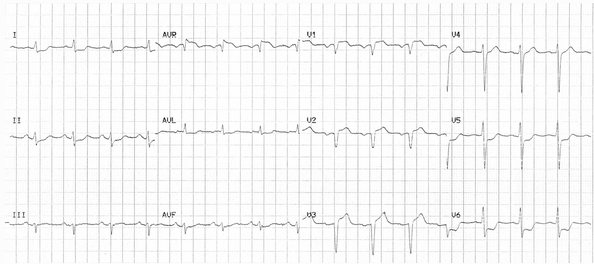
Điện tâm đồ này cho thấy:
ST chênh cao trong aVR và V1, độ lớn tương tự
ST chênh xuống trong nhiều chuyển đạo (V5 - 6, I, II, aVL, aVF).
Bằng chứng của STEMI trước vách - ST chênh lên với sự hình thành sóng Q trong V1 – 3.
Sẽ là hợp lý nếu nghi ngờ tắc LAD gần dựa trên điện tâm đồ này. Tuy nhiên, bệnh nhân này thực sự đã có bệnh động mạch vành đa thân. Chụp động mạch cho thấy có tắc mạn tính động mạch mũ, với hẹp quan trọng LAD gần, RCA và Ramus intermedius. Đáng ngạc nhiên, trong trường hợp này thủ phạm được cho là RCA, vốn đã được coi là tắc mãn tính nhánh động mạch mũ.
Tác động điều trị trong hội chứng động mạch vành cấp
Với khả năng STE trong aVR để dự đoán tổn thương động mạch vành quan trọng và Tu vong, hình điện tâm đồ ngày càng được công nhận là "tương đương STEMI " đòi hỏi phải điều trị tái tưới máu khẩn cấp để ngăn chặn sốc tim và Tu vong.
Hơn nữa, sự hiện diện hay vắng mặt của STE trong aVR có khả năng có thể thông báo quyết định cho chất ức chế tiểu cầu thienopyridine (ví dụ như clopidogrel, Prasugrel) trong hội chứng động mạch vành cấp:
Điều trị clopidogrel ≤ 7 ngày trước khi CABG có liên quan đến gia tăng chảy máu nặng, biến chứng liên quan đến xuất huyết, và nhu cầu truyền máu.
Prasugrel có liên quan đến chảy máu nhiều hơn hơn clopidogrel.
Nếu CABG khẩn cấp (trong vòng 7 ngày), có sự tranh luận về việc cho bỏ qua thienopyridines trong quản lý ban đầu của hội chứng mạch vành cấp (hoặc ít nhất là sử dụng clopidogrel thay vì Prasugrel).
Trong nghiên cứu gần đây của Kosuge et al. (2011)
STE trong aVR ≥ 1 mm là một yếu tố dự báo mạnh tắc LMCA nặng / 3VD yêu cầu CABG.
Ngược lại, bệnh nhân có ST chênh lên< 1mm trong aVR có nguy cơ không đáng kể tắc LMCA / 3VD để yêu cầu CABG.
Dựa trên dữ liệu này:
Bệnh nhân STE <1mm trong aVR có thể nhận được một cách an toàn clopidogrel / Prasugrel trong điều trị ban đầu của ACS khi không có khả năng tiến hành CABG khẩn cấp.
Bệnh nhân STE ≥ 1 mm trong aVR có thể có khả năng yêu cầu CABG sớm và do vậy những bệnh nhân này lý tưởng nên được thảo luận với các bác sĩ tim mạch can thiệp (± bác sĩ phẫu thuật tim) trước khi thienopyridines được đưa ra.
Nguồn: Internet.Chủ đề liên quan:
chẩn đoán chính trái điện tâm đồ động mạch lmca st chênh lên ở avr tắc động mạch tắc động mạch vànhTin liên quan
- Ăn tỏi thường xuyên giúp phòng tránh cao huyết áp (29/10/2021)
- Bệnh động mạch vành: Chẩn đoán và điều trị như thế nào? (20/11/2021)
- Bệnh động mạch vành: Triệu chứng, điều trị và cách phòng ngừa (05/11/2021)
- Cảnh báo cha mẹ về hội chứng dậy thì sớm ở trẻ (27/11/2021)
- Thêm nhiều chuyên gia lý giải COVID-19 là bệnh tuần hoàn, mạch máu hơn là bệnh phổi (02/11/2021)
Tin cùng chuyên mục
Tin cùng nội dung
-
Phình động mạch chủ bụng (abdominal aortic aneurysm - AAA) là tình trạng giãn nở ( phình ) của một phần động mạch chủ trong vùng bụng mà đường kính …
-
Bệnh động mạch vành (thiếu máu cơ tim) được gây ra khi lòng động mạch bị hẹp hay tắt nghẽn, thường do xơ vữa động mạch. Với những triệu chứng như đau thắt ngực, khó thở, bệnh động mạch vành là nguyên nhân gây Tu vong hàng đầu ở Mỹ và các nước phát triển.
-
Viêm động mạch Takayasu là dạng hiếm của các rối loạn viêm mạch máu. Bệnh có thể gây đau ngực, đau tay, cao huyết áp và cuối cùng là suy tim hoặc đột quỵ.
-
Xơ vữa động mạch (atherosclerosis) là bệnh làm động mạch của bạn trở nên cứng và hẹp đi. Thậm chí, động mạch có thể bị tắc hoàn toàn. Động mạch là những mạch máu mang máu từ tim đến những phần còn lại của cơ thể.
-
Ebola là gì? Các triệu chứng thường gặp? Các đối tượng có nguy cơ mắc bệnh Ebola? Hướng dẫn xét nghiệm và chẩn đoán nhiễm virus Ebola.
-
Điện tâm đồ (ECG) ghi lại hoạt động điện của tim. Tim tạo ra các xung điện nhỏ dẫn truyền đến cơ tim để thực hiện sự co bóp của tim. Những xung điện này có thể được ghi lại bởi máy điện tâm đồ
-
Nong động mạch cảnh (Carotid angioplasty) là một thủ thuật nhằm mở rộng lòng động mạch cảnh bị hẹp để phòng ngừa hay điều trị đột quỵ. Động mạch cảnh là động mạch nằm ở hai bên vùng cổ và là động mạch chính cấp máu cho não. Thủ thuật này liên quan đến việc luồn và bơm phồng một bóng nhỏ để nong và mở rộng lòng động mạch cảnh bị hẹp.
-
Siêu âm tim là một kỹ thuật chẩn đoán hình ảnh dùng sóng siêu âm để khảo sát cấu trúc, hình thái và chức năng của tim.
-
Nếu bạn hoặc một thành viên gia đình đã được chẩn đoán bệnh sa sút trí tuệ, điều quan trọng là bắt đầu lập kế hoạch cho tương lai. Hãy bàn bạc các vấn đề dưới đây với gia đình.
-
Chẩn đoán tiền sản là một số xét nghiệm giúp cho bác sĩ biết trước khi sinh thai của bạn có bị một số bệnh lý hay không (thường gặp là hội chứng Down). Chẩn đoán tiền sản gồm chọc ối và sinh thiết gai nhau giúp phát hiện ra những rối loạn di truyền trước sinh.