Dị ứng miễn dịch liên quan đến huyết học truyền máu
Tin liên quan
- 7 nguyên nhân gây sâu răng hàng đầu ở trẻ em và 3 việc đơn giản cha mẹ có thể làm để phòng tránh (18/12/2023)
- Đà Nẵng: Cứu sống bệnh nhân bị phổi biệt lập trong phổi phức tạp (10/01/2024)
- Hoa sữa: Loại cây ám ảnh với nhiều người nhưng có công dụng chữa bệnh tuyệt vời (12/11/2023)
- Kiên trì uống nước chanh gừng 2 lần/ngày, cô gái nhận kết quả đầy bất ngờ sau 2 tuần (17/11/2023)
- Tại sao động vật hoang dã có thể ăn bẩn, uống dơ mà không bị bệnh? (11/01/2024)
Đại cương
Các biểu hiện dị ứng và miễn dịch trong huyết học truyền máu chủ yếu và thường gặp nhất là các biểu hiện của bệnh tự miễn dịch. Cơ chế của bệnh chưa rõ ràng, song nhiều ý kiên cho rằng tự miễn dịch là trạng thái cơ thể không tự nhận biết được kháng nguyên của chính bản thân, do đó tế bào miễn dịch đã phản ứng tạo kháng thể dịch thể và tế bào T độc với tổ chức của cơ thể. Nguyên nhân không nhận biết được kháng nguyên của chính bản thân là do: các kháng nguyên đó chưa được tiêp xúc với tế bào miễn dịch ở thời kỳ phôi hoặc do tác nhân nào đó như tia xạ, hóa chất Thu*c hoặc các gốc tự do... tác động vào tố chức cơ thể, vào màng tế bào máu gây biên dạng, trở thành tự kháng nguyên, khi này chúng g.ây đáp ứng miễn dịch. Sự có mặt của tự kháng thể và T lympho hoạt hóa bởi tự kháng nguyên là nguyên nhân gây nên các tổn thương tế bào và tổ chức như phản ứng tan máu, giảm bạch cầu, giảm tiểu cầu hoặc gây bệnh ở nhiều cơ quan, điển hình là bệnh lupus ban đỏ rải rác và một bệnh đặc hiệu cơ quan được phát hiện sớm nhất là bệnh tự miễn tuyến giáp Hashimoto. Kháng thể của Hashimoto phát hiện trong huyết thanh của bệnh nhân, kháng thể này chống lại thyroglobulin của bệnh nhân. Ngoài ra, còn có thể phát hiện được chúng chống lại các thành phần của bào tương, hoặc phản ứng với kháng nguyên bề mặt của tế bào của biểu mô tuyến giáp.
Các phản ứng dị ứng miễn dịch trong huyết học và truyền máu thường do các thành phần gây dị ứng của bạch cầu, tiểu cầu hoặc do tự kháng thể chống lại tự kháng nguyên trên bề mặt hồng cầu, bạch cầu hoặc tiểu cầu.
Có thể nói phần lớn các bệnh miễn dịch - dị ứng đều có liên quan đến máu và các thành phần của máu.
Phân loại
Phân loại theo đặc hiệu cơ quan
Các bệnh miễn dịch - dị ứng có liên quan đến máu thường gặp hơn cả là bệnh tự miễn dịch. Dựa trên tính đặc hiệu cơ quan bệnh tự miễn dịch theo Ivan Roitt (1998) có thể chia hai nhóm:
Nhóm đặc hiệu cơ quan: nhóm này gồm nhiều bệnh thuộc nhiều cơ quan khác nhau, điển hình là bệnh tự miễn tuyến giáp: Hashimoto và bệnh myxoedema nguyên phát; bệnh thiếu má.u ác tính do viêm da dày; bệnh Addison do suy tuyến thượng thận, bệnh đái tháo đường do thiếu insulin của tuy...
Nhóm không đặc hiệu cơ quan: bệnh xuất hiện ở nhiều cơ quan, nhiều bộ phận khác nhau như viêm da- cơ, SLE, thấp khốp...
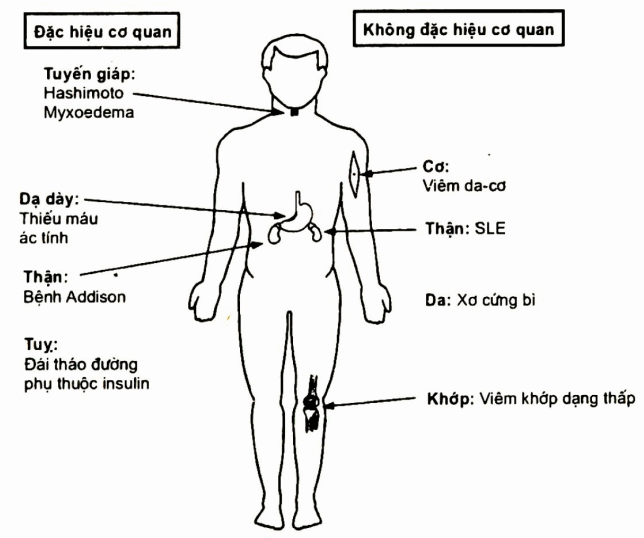
Hình. Hai loại tự miễn dịch: đặc hiệu cơ quan, không đặc hiệu cơ quan. Điển hình hai bệnh không đặc hiệu cơ quan là SLE và viêm khớp dạng thấp; Bệnh đặc hiệu cơ quan là bệnh tuyến giáp Hashimoto
Cả hai loại tự miễn đặc hiệu cơ quan và không đặc hiệu cơ quan, có tính cá thể nối trội. Thí dụ, ở bệnh nhân viêm dạ dày tự miễn có biểu hiện lâm sàng là bệnh thiếu máu ác tính hồng cầu to do thiếu sinh tố B12, đồng thời có cả biêu hiện của bệnh tuyến giáp; hoặc ở nhóm không đặc hiệu cơ quan như viêm khớp tự miên có các biểu hiện lâm sàng của SLE. Nhưng côt lõi của bệnh là kháng thể đặc hiệu thì giữa hai nhóm lại rất khác nhau: nhóm đặc hiệu cơ quan thì kháng thể có thể bao trùm lên nhau trong một cá thể, nhưng không hoặc rất ít bao trùm lên các cá thế bị bệnh thuộc nhóm không đặc hiệu cơ quan và ngược lại (H. 2.6)
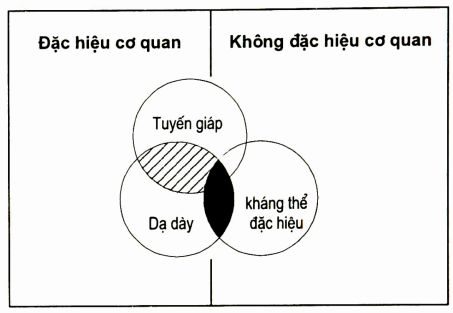
Hình. Đặc điểm bao trùm của kháng thể tự miễn giữa hai loại bệnh: đặc hiệu cơ quan và không đặc hiệu.
Kháng thể kháng nhân của nhóm đặc hiệu cơ quan có thể trùm lên các cơ quan khác trong cùng một cá thể. Nhưng rất ít trùm lên nhóm không đặc hiệu cơ quan.
Phân loại theo bệnh chính của máu và tạo máu
Cách phân loại trên đây bao trùm cho bệnh tự miễn nói chung, không nêu được đặc điểm bệnh tự miễn do chính cơ quan tạo máu và các rối loạn về máu do bệnh tự miễn ở cơ quan khác. Vì vậy, để phục vụ cho chẩn đoán và chăm sóc người bệnh, có thể phân ra hai nhóm bệnh tự miễn:
Nhóm rối loạn về máu do bệnh lý tự miễn ở cơ quan khác không phải máu và tạc máu.
Nhóm rối loạn về máu do bệnh lý chính cơ quan tạo máu và máu gây nên.
Các rối loạn về máu do các bệnh tự miễn ngoài hệ máu và tạo máu
Thiếu máu do các bệnh mạn tính
- Điều kiện dẫn đến thiếu máu:
Nhiễm trùng mạn: bệnh phổi mạn tính, bệnh thận, bệnh nhiễm trùng tim mạch, viêm cơ xương mạn...
Các bệnh viêm mạn: thấp khớp, lupus ban đỏ, lao, xơ cứng bì, viêm tắc mạch...
Bệnh suy giảm miễn dịch: HIV/AIDS
- Bệnh sinh:
Thiếu chất kích thích tạo hồng cầu (erythropoietin):
Do sản xuất kém tại thận và gan.
Do bị ức chế bởi các cytokin: TNF và IL -1 ức chế tạo ra erythropoietin.
Do rối loạn chuyển hóa sắt: thường gặp giảm sắt huyết tương và sắt dự trữ tăng, nguyên nhân của hiện tượng này là do cytokin TNF, IL-1, IFN.
Do cung cấp các chất dinh dưỡng không đầy đủ, do thiếu đạm, thiếu các chất vi lượng cần thiết cho tạo hồng cầu.
Thiếu máu do các bệnh ác tính
Các bệnh ác tính nhất là các bệnh ung thư máu có thể gây thiếu máu tan máu tương tự như tan máu tự miễn trong bệnh lơxêmi mạn dòng hạt (CML), u lympho, Hodgkin, lơ xê mi kinh dòng lympho. Kháng thể nóng thường gặp hơn kháng thể lạnh, kháng thể lạnh gặp trong bệnh lơ xê mi kinh dòng lympho, Waldenstrõm. Ngoài ra, yếu tố ung thư có thể gây ức chế sản xuất hồng cầu, bạch cầu, tiểu cầu.
- Suy tủy dòng hồng cầu tự miễn gặp trong ung thư tuyến ức (Thymoma) chiếm khoảng 50% số bệnh nhân, ở các bệnh nhân này phát hiện thấy kháng thể tự miễn chống nguyên hồng cầu.
- Gây biến đổi dòng bạch cầu:
Bạch cầu trung tính: tăng trong bệnh Hodgkin; giảm trong nhiều bệnh ung thư máu khác: di căn tủy xương, cường lách, hóa trị liệu.
Bạch cầu ái kiềm: tăng trong hội chứng tăng sinh tủy mạn ác tính: CML, xơ tủy (lách to sinh tủy).
Bạch cầu ái toan: tăng trong bệnh Hodgkin, u T lympho, di căn ung thư, dị ứng, nhiễm trùng cơ hội.
Monocyt: tăng trong Hodgkin, carcinoma; giảm trong điều trị hóa chất.
Lympho: tăng trong bệnh ung thư dòng lympho (ALL, lơ xê mi kinh dòng lympho) sau cắt lách, nhiễm trùng cơ hội giai đoạn đầu, giảm trong điều trị hóa chất, tia xạ, u lympho, nhiễm trùng cơ hội giai đoạn toàn phát.
- Biến đổi dòng tiểu cầu:
Giảm tiểu cầu do điều trị hóa chất, di căn tủy...
Tăng huỷ tiểu cầu: cường lách, rối loạn đông máu nội mạch (DIC), tăng urê máu do Thu*c, giảm tiểu cầu tự miễn dịch.
Do bất thường chức năng tiểu cầu: giảm chức năng thường gặp trong tăng tiểu cầu nguyên phát, hội chứng rổi loạn sinh tủy (MDS), bệnh Waldenstrốm do IgM bất thường; cũng có thể gặp trạng thái tăng ngưng tập tiểu cầu trong ung thư khi tế bào ung thư giải phóng adenosin diphosphat (ADP), prostaglandin, thrombin.
- Rối loạn đông máu trong các bệnh ác tính:
Hội chứng chảy máu: thường gặp trạng thái DIC câp hoặc mạn, đặc biệt trong leukemia cấp tiền tủy bào (M3).
Tiêu sợi huyết
Giảm chức năng tiểu cầu mắc phải
Có chất ức chế: anti thrombin, protein c, protein s.
Chất kháng đông lưu hành: yếu tố ức chế yếu tố V, II, VIII, yếu tố ức chế Von Willebrand, kháng đông gặp trong lơ xê mi kinh dòng lympho, u lympho, bệnh paraprotein.
- Bệnh tự miễn của tổ chức liên kết liên quan đến máu:
Gây thiếu máu: như thấp khớp cấp, lupus, MDS.
Gây Rối loạn bạch cầu:
Giảm bạch cầu trung tính.
Tăng bạch cầu toan tính.
Rối loạn chức năng bạch cầu: giảm thực bào, mất hạt bạch cầu.
Gây rối loạn tiểu cầu:
Giảm tiểu cầu do miễn dịch, không do miễn dịch . Rối loạn chức năng ngưng tập, chức năng dính tiểu cầu
Rối loạn máu trong bệnh lupus (SLE): toàn bộ dòng hồng cầu, bạch cầu, tiểu cầu đều suy giảm (pancytopenia).
rối loạn đông máu: gây rối loạn đông máu rải rác trong lòng mạch (DIC).
Bệnh thận
Trong bệnh thận, bất thường về huyết học là rất quan trọng, có thể coi là quan trọng nhất vì tình trạng thiếu máu do thiếu EPO. Rối loạn về máu trong bệnh thận bao gồm:
- Thiếu máu:
Do giảm sản xuất EPO.
Do tan máu: do tăng urê máu (hemolytic uremia = syndrome HUS).
Do giảm sắt huyết tương, giảm acid folic.
Do cường tuyến giáp
- Tăng hồng cầu (polycythemia): ung thư thận, thận ứ nước, hội chứng cường thận, ghép thận.
- Giảm tiểu cầu: do HUS, DIC; bất thường chức năng tiểu cầu như ngưng tập bất thường với ADP và collagen, giảm chức năng gắn (dính) của tiểu cầu, giảm chuyến hóa theo đường cyclooxygenase.
- Rối loạn đông máu: có thể gặp một trong hai hiện tượng:
Giảm đông (hypocoagulation) như giảm yếu tố XII, yếu tố IX, prothrombin, yếu tố XIII.
Tăng đông máu (hypercoagulation) do giảm protein c, giảm antithrombin, giảm tiêu sợi huyết.
Bệnh nội tiết
Những thay đổi về máu trong bệnh nội tiết có thể gặp:
- Dòng hồng cầu:
Gây thiếu máu do độc bởi thyroid, do đái tháo đường, nhiễm trùng, bệnh tim, bệnh thận, cường phó giáp trạng...
Gây tăng hồng cầu (polycythemia) do có hội chứng Cushing.
- Dòng bạch cầu: tăng sinh bạch cầu trung tính (do hội chứng Cushing) tăng sinh lympho (do cường giáp), có thể làm giảm bạch cầu khi dùng Thu*c chống cường giáp, giảm chức năng bạch cầu do đái tháo đường.
- Dòng mẫu tiểu cầu: rối loạn chức năng do cường giáp trạng.
- Rốì loạn đông máu: có thể gặp hội chứng Von Willebrand, hoặc gây bệnh lý ngưng tập tiểu cầu, tăng yếu tố VIII, giảm AT (anti - thrombin) và prostacyclin.
Bệnh gan: Bệnh gan gây nhiều rối loạn về máu
- Dòng hồng cầu:
Thiếu máu, thiếu acid folic, thiếu sắt.
Suy tủy dòng hồng cầu Sideroblastic (hồng cầu non nhiễm sắt)
Lách to
Rối loạn đông máu: DIC (hiếm gặp)
Bệnh lý vi mạch
- Dòng bạch cầu: có thể gặp các hiện tượng:
Tăng bạch cầu trung tính: do nhiễm trùng, chảy máu tan máu.
Rối loạn chức năng bạch cầu: giảm thực bào Tăng bạch cầu ái toan
- Dòng tiểu cầu:
Giảm tiểu cầu: bệnh tự miễn, xơ gan RỐI loạn đông máu: DIC
Tăng tiểu cầu: hiếm gặp, nếu có là do u gan ác tính.
Có thể có giảm chức năng tiểu cầu do có các yếu tố ức chế.
Thay đổi về máu do nhiễm virus: nhiễm virus có thể gây
- Dòng hồng cầu:
Thiếu máu: do tự miễn dịch tạo nên bởi các virus HBV, CMV, EBV, HIV, influenza... thường gây tan máu.
Do giảm sản xuất hồng cầu tại tủy. Nguyên nhân là do các virus tấn công tế bào tủy: HIV, CMV, HBV.
- Dòng bạch cầu: Có thể xảy ra hai hiện tượng:
Tăng bạch cầu hạt do nhiễm trùng bởi các virus: HBV, HIV, CMV, influenza Giảm bạch cầu: do virus gây suy tủy, suy tủy tự miễn dịch sau nhiễm virus.
Tăng lympho: tăng T - CD8 làm cho tỷ lệ CD4/CD8 đảo ngược.
Giảm lympho gặp trong nhiễm Hiv/giai đoạn AIDS.
- Dòng tiểu cầu: gây giảm tiểu cầu tự miễn (AITP), giảm sản xuất tiểu cầu (suy tủy).
Rối loạn đông máu: có thể gặp trạng thái tăng đông (DIC) do nhiều virus khác nhau: rubella, sốt xuất huyết Dengue...
Tăng thực bào: bạch cầu ăn tiểu cầu, ăn hồng cầu gặp trong nhiễm virus Herpes, adenovirus, CMV.
Rối loạn máu do nhiễm vi khuẩn và nấm
Thường xảy ra do nhiễm trùng mạn, trạng thái mạn có thể gây nhiều rối loạn kiểu tự miễn.
- Gây thiếu máu: nguyên nhân có thể do:
Thiếu máu tan máu: miễn dịch (sốt rét, giang mai); tăng urê máu; DIC, do chính vi khuẩn gây nên tan máu (liên cầu, E - Coli).
Mất máu
Máu bị pha loãng
- Gây rối loạn bạch cầu:
Tăng bạch cầu: thường gặp sốt nhiễm trùng
Giảm bạch cầu: hiếm gặp, trừ trường hợp độc tố vi khuẩn quá mạnh.
Tăng lympho gặp trong các nhiễm virus đặc biệt: Rickettsia.
Tăng mono: thường gặp ở bệnh nhân nhiễm trùng mạn như lao.
Rối loạn về máu do thai nghén
Trong thai nghén thường gặp thiếu máu:
Nguyên nhân thiếu máu: do máu bị pha loãng, do thiếu sắt, thiếu acid folic, suy tủy do thai nghén.
Dòng bạch cầụ: thường tăng sinh dòng bạch cầu hạt
Dòng tiểu cầu: giảm tiểu cầu do ITP, do tăng urê máu, do DIC, do Thu*c.
Rôi loạn đông máu có ba nhóm:
Tăng các yếu tố làm tăng đông: tăng yếu tố VIII, VII, IX, X, tăng hbrinogen.
Tăng các yếu tố ức chế đông máu: tăng protein c, giảm protein s và giảm AT.
Tiêu sợi huyết: DIC.
Rối loạn về máu do bệnh của hệ tổ chức liên kết
- Thiếu máu:
Kéo dài, dai dẳng Thiếu sắt, thiếu acid folic Suy tủy dòng hồng cầu Thiếu máu trong bệnh SLE.
Thiếu máu tan máu do tự miễn: tan máu trong SLE.
- Rối loạn bạch cầu:
Giảm bạch cầu trung tính.
Có thể gặp tăng bạch cầu ái toan.
Rối loạn chức năng bạch cầu, biến đổi hình thái bạch cầu.
- Rối loạn đông máu:
Yếu tố ức chế lupus.
Giảm yếu tố đặc hiệu.
Rốì loạn đông máu nội mạch (DIC )
Tăng xơ tủy (myeloíibrosis).
Các rối loạn gây nên do Thu*c.
Hội chứng bột hóa (amyloidosis).
Bệnh tự miễn do chính cơ quan tạo máu và máu
Nhóm này thường gặp các bệnh tự miễn sau đây:
Tan máu tự miễn không có nguyên nhân.
Tan máu tự miễn do Thu*c.
Xuất huyết giảm tiểu cầu không rõ nguyên nhân.
Giảm bạch cầu hạt trung tính vô căn.
Suy tủy không rõ nguyên nhân.
Tan máu do kháng thể tự miễn chống hồng cầu
Phân loại
Tan máu miễn dịch do tự kháng thể gây ra có thể phân làm 4 loại:
- Thiếu máu tan máu tự miễn (autoimmune hemolytic anemia - AIHA).
Tan máu tự miễn do kháng thể nóng: có 2 loại:
Không rõ nguyên nhân (idiopathic).
Thứ phát sau lơ xê mi kinh dòng lympho, lymphoma, SLE.
Do ngưng kết lạnh: Hồng cầu dễ dàng ngưng kết ở nhiệt độ lạnh - gặp trong các trường hợp sau:
Không rõ nguyên nhân.
Thứ phát sau: nhiễm mycoplasma, nhiễm trùng tăng mono, nhiễm virus, lymphoma.
Đái huyết sắc tố kịch phát về đêm (paroxysmal cold hemoglobinuria)
Không rõ nguyên nhân
Hậu quả nhiễm trùng: virus, xoắn khuẩn giang mai.
- Tan máu tự miễn không phân loại được:
Thiếu máu tan máu Coombs (-).
Tan máu hỗn hợp.
- Thiếu máu tan máu miễn dịch do Thu*c.
- Thiếu máu tan máu miễn dịch do kháng thể đồng loài:
Phản ứng tan máu sau truyền máu
Thiếu máu tan máu ở trẻ sơ sinh
Chẩn đoán về miễn dịch
Trong huyết thanh của bệnh nhân bị tan máu tự miễn thường có các thành phần miễn dịch sau đây:
IgM: IgM tham gia vào phản ứng tan máu với sự có mặt của bổ thể.
IgG: có 4 typ: IgƠ!, IgG2, IgG3, IgG4 trong đó có hai typ tham gia vào phản ứng tan máu với bổ thể đó là IgGl, IgG3; hai typ khác IgG2 và IgG4 nồng độ thấp và thường bám vào hồng cầu nên khó phát hiện trong huyết thanh.
Kháng thể IgG đơn hóa trị: kháng thể này bám vào bề mặt hồng cầu, phát hiện bằng phản ứng Coombs.
Các thành phần bổ thể hoạt hóa như C3b, C3d, C5b... Sự có mặt của các phành phần này chứng tỏ bổ thể bị hoạt hóa. Trong tan máu bổ thể hoạt hóa mạnh, nên C3b, C3d cũng có giá trị chẩn đoán cao.
Tóm lại, các yếu tố có giá trị chẩn đoán tan máu tự miễn là kháng thể đơn hóa trị thuộc lớp IgG và C3.
- Để chẩn đoán các yếu tố trên, dùng thử nghiệm ngưng kết hồng cầu trực tiêp bằng kháng y - globulin (antiy globulin) (Coombs test). Có hai loại kháng thể kháng y - globulin.
Kháng thể đa giá: được sản xuất bằng huyết thanh người toàn phần hoặc y - globulin toàn phần: có thể phát hiện cả IgG và C3d.
Kháng thể đơn giá: chỉ đặc hiệu với IgG hoặc C3d.
Kết quả chẩn đoán bằng Coombs test đối với IgG và C3d cho thấy hai yếu tố này có giá trị chẩn đoán cao.

Bảng. Giá trị chẩn đoán IgG và C3 của xét nghiệm ngưng kết trực tiếp với anti γ - globulin (coombs test)
- Trên cơ sở giá trị chẩn đoán của các yếu tố nói trên ta có thể phân loại và chẩn đoán phân biệt các typ tan máu tự miễn khác nhau.
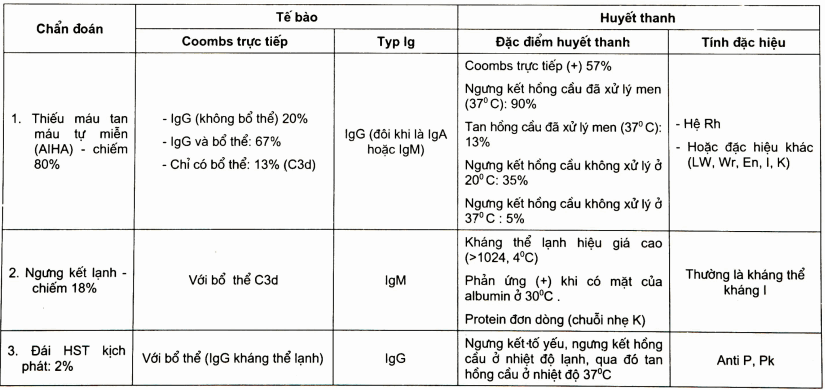
Bảng. Chẩn đoán phân biệt và phân loại tan máu tự miễn (AI HA)
Tan máu miễn dịch gây lên do Thu*c
Có khoảng 15% thiếu máu tan máu miễn dịch liên quan đến dùng Thu*c. Trong đó, quan trọng nhất và thường gặp nhất là do methyldopa và penicillin; còn các loại khác hiêm gặp hơn. Nhưng cần phải chú ý các trường hợp thiếu máu tan máu mà không có kháng thể (phản ứng Coomb âm tính), vì phản ứng có thể xảy ra ngay cả với hồng cầu bình thường.
Thiếu máu tan máu tự miễn do methyldopa
Phản ứng tan máu này khác với các loại khác, kháng thể sinh ra do Thu*c phản ứng cả với hồng cầu bình thường ngay cả khi không có Thu*c.
- Đặc điểm:
Phản ứng Coọmbs trực tiếp ( ) 15%, thay đổi từ 10 - 30%.
Kháng thể thuộc lớp IgG- phản ứng Coombs dùng anti Ỵ-globulin IgG thì độ nhạy rất cao.
Phản ứng Coombs thường xuất hiện chậm sau 3 - 6 tháng, phụ thuộc vào liều Thu*c dùng. Càng tăng liều thì phát triển kháng thể càng mạnh.
Phản ứng Coombs có thể trở về âm tính nếu dùng methyldopa 1 lần.
- Chẩn đoán:
Lâm sàng: tan máu sau dùng Thu*c > 2 tuần (lần đầu).
Kháng thể thuộc lớp kháng thể nóng, liên quan đến methyldopa.
Thiếu máu tan máu tự miễn do penicillin
Thông báo dị ứng penicillin được đăng tải đầu tiên bởi Ley và cộng sự năm 1958
- Đặc điểm:
Các tác giả đã phát hiện kháng thể chống penicillin trong máu bệnh nhân.
Penicillin có khả năng gắn chặt vào bề mặt hồng cầu cả in vivo và in vitro.
Thu*c không bị loại khi rửa hồng cầu bằng nưốc muối S*nh l* 0,9%.
Khi gắn một cách hóa học vào màng hồng cầu, penicillin như là một hapten, chúng tạo ra nhiều nhóm kháng nguyên khác nhau, từ đó, tạo ra nhiều kháng thể khác nhau. Typ kháng thể chính là IgM (80%), IgG rất ít (13%).
Coombs ( ): cơ chế của phản ứng này là do IgG phản ứng với Thu*c trên bề mặt hồng cầu, phản ứng này không đòi hỏi bổ thể nên không gây tan máu trong lòng mạch, hồng cầu bị phá huv ngoài lòng mạch bởi hiện tượng thực bào.
- Chẩn đoán: tìm kháng thể chống penicillin typ IgG trong huyết thanh:
Làm test Coombs trực tiếp ( ) khoảng 3%.
Thử nghiệm dị ứng nhanh: test bì (test lẩy da với penicillin). Tuy nhiên phản ứng này có thể trở thành nguy hiểm đốì với cá thể rất nhạy.
Nuôi cấy chuyển dạng lympho với penicillin
Tan máu tự miễn do các Thu*c khác
Có nhiều Thu*c gây dị ứng - miễn dịch giống methyldopa:
Streptomycin.
Procainamid (Pronestyl).
Cephalosporin.
Stibophen.
Insulin.
Tetracyclin.
Quinidin.
Quinin.
Sulíbnamid.
Chlopromazin.
Pyramidon (aninopynise).
Melphalan.
- Cơ chế gây dị ứng miễn dịch của Thu*c: tới nay nhiều người cho rằng Thu*c tạo kháng thể, kháng thể này kết hợp với Thu*c thành phức hợp miễn dịch (immune - complex). Phức hợp này gắn lên bề mặt hồng cầu, hoặc tiểu cầu. Tới nay chưa rõ vì sao phức hợp này chỉ gắn lên bê mặt hồng cầu và tiểu cầu mà không gắn trên tế bào khác.
- Phát hiện: để chẩn đoán dị ứng hoặc phản ứng tan máu'do Thu*c cần:
Dựa vào biểu hiện lâm sàng tiền sử dùng Thu*c
Tìm tính nhạy của lympho vói Thu*c nghi ngờ (nuôi cấy chuyển dạng lympho).
Tìm kháng thể tuần hoàn, typ IgG.
Làm Coombs test trực tiếp.
Xuất huyết giảm tiểu cầu tự miễn
Là bệnh thường gặp ở phụ nữ trẻ, không rõ nguyên nhân, xuất huyết nhiều nơi, nhiều dạng đáp ứng tốt với corticoid liều cao.
- Cơ chế của bệnh biểu hiện chưa rõ, ngoài tính chất miễn dịch đã được chứng minh, kháng thể chống tiểu cầu còn có thể do:
Tự kháng nguyên: tự kháng nguyên được tạo thành do tác động của hóa chất, tia xạ.
Do kháng nguyên tiểu cầu HPA, trong đó chủ yếu là do glycoprotein GP Ilb/IIIa (xem bài kháng nguyên máu).
Do kháng nguyên đồng loài HLA, thường do hậu quả truyền máu hoặc do bất đồng kháng nguyên mẹ và con ở các bà mẹ sinh đẻ nhiều lần. Tiểu cầu có HLA - A, B, c của lớp I, không có lớp II.
Có kháng nguyên nhóm máu ABH.
Kháng thể được hình thành là typ IgG, phản ứng với tiểu cầu, tạo phức hợp miễn dịch hoạt hóa thực bào: giảm tiểu cầu là do thực bào tiểu cầu, cũng có thể có typ IgM gây tan tiểu cầu với sự có mặt của bổ thể.
- Phát hiện kháng thể chống tiểu cầu:
Phản ứng ngưng kết tiểu cầu: huyết thanh bệnh nhân phản ứng với tiểu cầu đồng loài nhóm o, đây là phản ứng có sốm nhất.
Kỹ thuật miễn dịch huỳnh quang trực tiếp và gián tiếp
Kỹ thuật ELISA phát hiện kháng thể trong huyết thanh.
PCR phát hiện GPIIb/IIIa.
Giảm bạch cầu hạt trung tính miễn dịch
- Bạch cầu trung tính có các kháng nguyên sau:
Kháng nguyên HLA - A, B, c không có kháng nguyên lớp II.
Kháng nguyên riêng của bạch cầu trung tính: Na (Nal, NA2). NB, ND. Trong hệ Na (Neutrophil antigen) mạnh nhất. Nó thuộc thụ thể Fcy RlIIb (CD16) thuộc thụ thể Fc của IgG.
Kháng nguyên đồng loài CDlla, CDllb.
Không có kháng nguyên ABH.
- Phát hiện kháng thể chống bạch cầu trung tính (antineutrophil antibody) có nhiều kỹ thuật phát hiện kháng thể bạch cầu trung tính: khởi đầu là kỹ thuật ngưng kết lạnh; kỹ thuật độc tế bào trong ống nghiệm, trên đĩa (Terasaki); kỹ thuật miễn dịch huỳnh quang; kỹ thuật PCR phát hiện kháng nguyên NA, NB cũng đang được nghiên cứu; sử dụng kháng thể đơn dòng phát hiện kháng nguyên NA bằng kỹ thuật miễn dịch phóng xạ (RIA).
- Cơ chế hình thành kháng thể kháng bạch cầu trung tính:
Kháng nguyên đồng loài từ con sang mẹ trong thời kỳ phôi.
Do truyền máu nhiều lần.
Điều trị và chăm sóc bệnh máu tự miễn và các rối loạn về máu do các bệnh tự miễn của các cơ quan khác
Để điều trị các bệnh tự miễn nói riêng và biểu hiện máu tự miễn nói chung người ta dựa trên các nguyên tắc sau đây:
Bệnh tự miễn đặc hiệu cơ quan chống chuyển hóa: bồi phụ yếu tố thiếu, hoặc hủy yếu tố tăng, thí dụ:
Thyrosin thiểu năng tuyến giáp, Thu*c chống nội tiết tố tuyến giáp đôi với cường giáp.
Sinh tố B12 đối với thiếu máu ác tính do bệnh tự miễn của dạ dày.
Thuổc ức chế cholinestrerase đôi với bệnh nhược cơ.
Các Thu*c ức chế miễn dịch: chống hoạt hóa T lympho: ATG, ALG, cyclosporin, hóa trị liệu, corticoid... làm giảm sản xuất kháng thể.
Loại bỏ kháng thể trong huyết thanh: trao đổi huyết tương (plasmapheresis).
Chống viêm: dùng các Thu*c chổng viêm bao gồm cả corticoid.
Chống huỷ hoại tổ chức và rối loạn chuyển hóa
Có thể tóm tắt nguyên tắc điều trị ở sơ đồ sau.
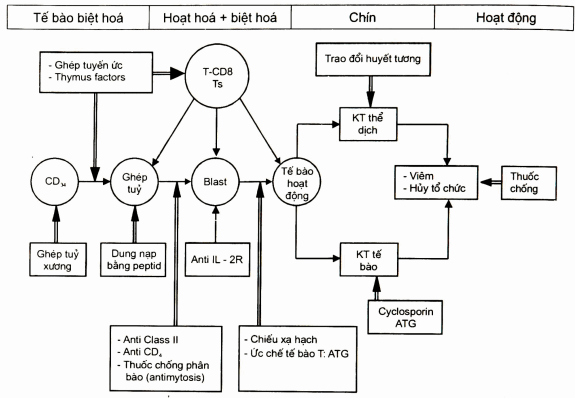
Sơ đồ. Sơ đồ diễn biến của tự miễn và nguyên tắc điều trị (Ivan Roih, 1998)
TB: Tế bào hoạt động (ettctor cells).
Một mũi tên: Phát triển của bệnh tự miễn.
Hai mũi tên: Hướng điều trị và chăm sóc.
Nguồn: Internet.Chủ đề liên quan:
8 bệnh nhân 8 bệnh nhân khỏi bệnh bệnh nhân Bệnh nhân khỏi bệnh ca mắc ca mắc mới Các biện pháp các cơ chống dịch dị ứng dịch covid dự kiến huyết học khỏi bệnh mắc mới miễn dịch nâng cấp sở y tế thêm ca mắc Thêm ca mắc mớiTin liên quan
- Hà Nội: Thêm một người tử vong vì sốt xuất huyết, số ca mắc tiếp tục tăng cao (12/09/2023)
- Nghiêm cấm đầu cơ, đẩy giá thuốc điều trị đau mắt đỏ để trục lợi (19/09/2023)
- Những tác hại của mít với sức khỏe không phải ai cũng biết (17/08/2023)
- Quảng Nam: Một bệnh nhân tử vong do nhiễm vi khuẩn ăn thịt người (25/10/2023)
- Thu hồi dầu gội dược liệu Đông Bắc và tinh dầu hoa bưởi (25/10/2023)
Tin cùng chuyên mục
Tin cùng nội dung
-
Khảo sát dẫn truyền dây thần kinh giúp kiểm tra xem các dây thần kinh dẫn truyền các tín hiệu điện có tốt và có nhanh hay không.
-
Xét nghiệm máu là một loại xét nghiệm phổ biến, giúp chẩn đoán, theo dõi mức độ nghiêm trọng của một số bệnh, và kiểm tra nhóm máu của bạn, trước khi được truyền máu.
-
Chăm sóc giảm nhẹ đối với bệnh nhân ung thư giai đoạn muộn bao gồm liệu pháp dinh dưỡng (xem phần Điều trị triệu chứng) và/hoặc điều trị bằng Thu*c
-
Mọi người đều cần có một chế độ ăn uống khoa học và thường xuyên tập thể dục để có sức khỏe tốt và ngăn ngừa bệnh tật. Bệnh nhân ung thư có những nhu cầu sức khỏe đặc biệt, bởi vì họ phải đối mặt với những nguy cơ liên quan đến tác dụng phụ muộn cũng như sự tái phát của căn bệnh này
-
Dị ứng có 2 thể cấp tính và mãn tính. Dị ứng cấp tính thường có liên quan đến cơ địa; do dùng những thức ăn không tươi, nhất là với cá, tôm, cua, trứng không đảm bảo an toàn vệ sinh, do uống rượu; hoặc vì bên trong có nhiệt, cảm phong hàn, gió nóng, hoặc vì ra mồ hôi nhiều.
-
Đối với YHCT, ra mồ hôi trộm hay còn gọi là chứng Đạo hãn, nguyên nhân phần lớn do âm huyết không đầy đủ hoặc hoạt động công năng của khí bị cản trở. Bài viết cung cấp các thể điển hình của đạo hãn và một số phương pháp chữa trị.
-
Những điều cần biết khi thực hiện xét nghiệm di truyền.
-
Bệnh di truyền là những bệnh xảy ra do những bất thường về gen hoặc về nhiễm sắc thể. Bệnh được di truyền là bệnh do bất thường về gen ở bố mẹ truyền sang cho con họ. Những bệnh này có thể là bệnh di truyền trội, di truyền lặn, hoặc bệnh di truyền liên kết NST giới tính X. Bệnh về NST là những bệnh gây ra do mất NST, bất thường NST, hoặc thừa NST.
-
Dị ứng ở trẻ là tình trạng liên quan đến hệ thống miễn dịch, dù dị ứng nặng hay nhẹ, có nhiều cách để có thể ngăn ngừa hoặc kiểm soát các dạng dị ứng
-
Bệnh chàm là một bệnh mạn tính về da, làm da khô, đỏ và ngứa. Bệnh chàm còn được gọi là viêm da dị ứng. Bất cứ ai cũng có thể bị chàm, …